Entendendo a nitidez da imagem em imagens odontológicas digitais
O que é nitidez de imagem e por que ela é importante em diagnóstico por imagem?
O papel da resolução da imagem no diagnóstico clínico
Na odontologia digital, a nitidez não é um luxo, mas sim uma necessidade clínica. A alta resolução da imagem permite aos profissionais discernir detalhes anatômicos minuciosos, como lesões cariosas incipientes, perda óssea periodontal ou estruturas endodônticas delicadas. Uma imagem com valor diagnóstico depende da capacidade de diferenciar entre nuances sutis de tons de cinza. Sem resolução adequada, a patologia pode se esconder à vista de todos.
Como o desfoque afeta a precisão e a interpretação de radiografias dentárias
O desfoque age como um véu sobre dados críticos. Ele obscurece as bordas, reduz o contraste e dificulta a delimitação anatômica. Essa degradação da nitidez pode levar à ambiguidade diagnóstica, forçando os médicos a confiarem em inferências em vez de observação. Imprecisões nesse sentido podem resultar tanto em tratamento excessivo quanto em patologias não detectadas — ambos custosos de maneiras diferentes.
Por que a clareza se torna ainda mais crucial em imagens intraorais e de pequenas estruturas?
Quanto menor o campo de visão, maior a exigência de precisão visual. A imagem intraoral — particularmente em odontopediatria, endodontia e diagnósticos anteriores — requer detalhes excepcionais. Um desvio de apenas meio milímetro pode significar a diferença entre um ápice radicular saudável e um abscesso periapical não detectado. Para imagens de pequenas estruturas, a nitidez não é opcional — é fundamental.
O que acontece com raios X de baixa dose?
A relação de compromisso entre dose de radiação e qualidade da imagem.
Os profissionais da odontologia enfrentam um constante desafio de equilíbrio: minimizar a exposição à radiação e, ao mesmo tempo, maximizar a precisão diagnóstica. Os protocolos de baixa dose surgiram desse equilíbrio, visando aderir aos princípios ALARA ("tão baixo quanto razoavelmente possível") e, ainda assim, fornecer imagens utilizáveis. No entanto, isso tem um preço.
Conceitos errôneos comuns sobre segurança radiológica versus desempenho de imagem
Existe uma crença generalizada de que qualquer redução de dose é inerentemente benéfica. No entanto, a minimização extrema pode comprometer a eficácia diagnóstica. Uma imagem subexposta pode ser mais perigosa do que uma dose ligeiramente maior — pode não detectar patologias precoces, levando ao atraso no tratamento ou à progressão da doença.
Pressões regulatórias e de segurança do paciente para reduzir a exposição
Com a crescente conscientização sobre os riscos da radiação, tanto os órgãos reguladores quanto os pacientes pressionam pela redução da exposição. Isso impulsionou a demanda por sistemas de baixa dose, muitas vezes sem uma compreensão correspondente das consequências técnicas. O resultado é uma pressão cada vez maior sobre os sistemas de imagem para que façam mais com menos — frequentemente expondo os limites do sistema.
Como as configurações de baixa dose afetam o desempenho do sensor
A ciência da relação sinal-ruído (SNR) na radiografia digital.
A relação sinal-ruído é fundamental para a qualidade da imagem. Em cenários de baixa dose, o número de fótons de raios X que atingem o sensor diminui. Menos fótons resultam em menor intensidade de sinal, enquanto o ruído eletrônico permanece constante. O resultado é uma relação sinal-ruído comprometida, que se manifesta como borrões ou uma textura granulada, semelhante a neve, na imagem.
Como menos fótons significam menos dados para a construção de imagens
A geração de imagens é um processo orientado por dados. Com menos fótons capturados, o processador de imagens tem menos informações brutas para construir uma saída visual coerente. Isso força o software a interpolar, suavizar ou extrapolar — técnicas que inerentemente diluem a nitidez da imagem e podem introduzir artefatos.
Sintomas clínicos de subexposição: visão desfocada, granulação e patologias não detectadas.
A subexposição nem sempre é óbvia para o olho destreinado, mas seus sinais estão presentes: margens desfocadas, contraste irregular, texturas irregulares e pontos cegos no diagnóstico. Nos piores casos, cáries iniciais, fraturas radiculares ou alterações ósseas marginais podem passar despercebidas até se tornarem mais graves — e mais difíceis de tratar.
Nem todos os sensores são criados iguais.
Como a faixa dinâmica e a sensibilidade variam entre os diferentes tipos de sensores
A faixa dinâmica — a capacidade do sensor de capturar simultaneamente regiões escuras e claras — é crucial quando a disponibilidade de fótons é baixa. Sensores de alta sensibilidade preservam o contraste e os detalhes da imagem mesmo em condições de exposição abaixo do ideal. Sensores CMOS com arquitetura de pixel avançada agora se aproximam de faixas dinâmicas antes exclusivas dos CCDs, mas nem todas as unidades CMOS são iguais.
Por que alguns sensores lidam melhor com baixas doses do que outros?
O fator de diferenciação reside frequentemente na eficiência quântica — a eficácia com que um sensor converte os fótons incidentes em um sinal elétrico utilizável. Sensores com maior eficiência e menor ruído intrínseco preservam a nitidez mesmo em baixas doses. Algoritmos proprietários de processamento de imagem e tecnologias de redução de ruído também conferem a alguns modelos uma vantagem, especialmente em cenários desafiadores.
O papel do tamanho do sensor e da arquitetura do pixel
Como o tamanho e o layout dos pixels afetam a resolução espacial
Pixels menores capturam detalhes mais nítidos, mas também captam menos fótons por unidade de área, aumentando o ruído em condições de baixa dose. Pixels maiores melhoram a sensibilidade, mas reduzem a resolução. O sensor ideal encontra um equilíbrio entre o tamanho do pixel e a geometria do layout, frequentemente utilizando microlentes ou fatores de preenchimento aprimorados para otimizar a captura de fótons.
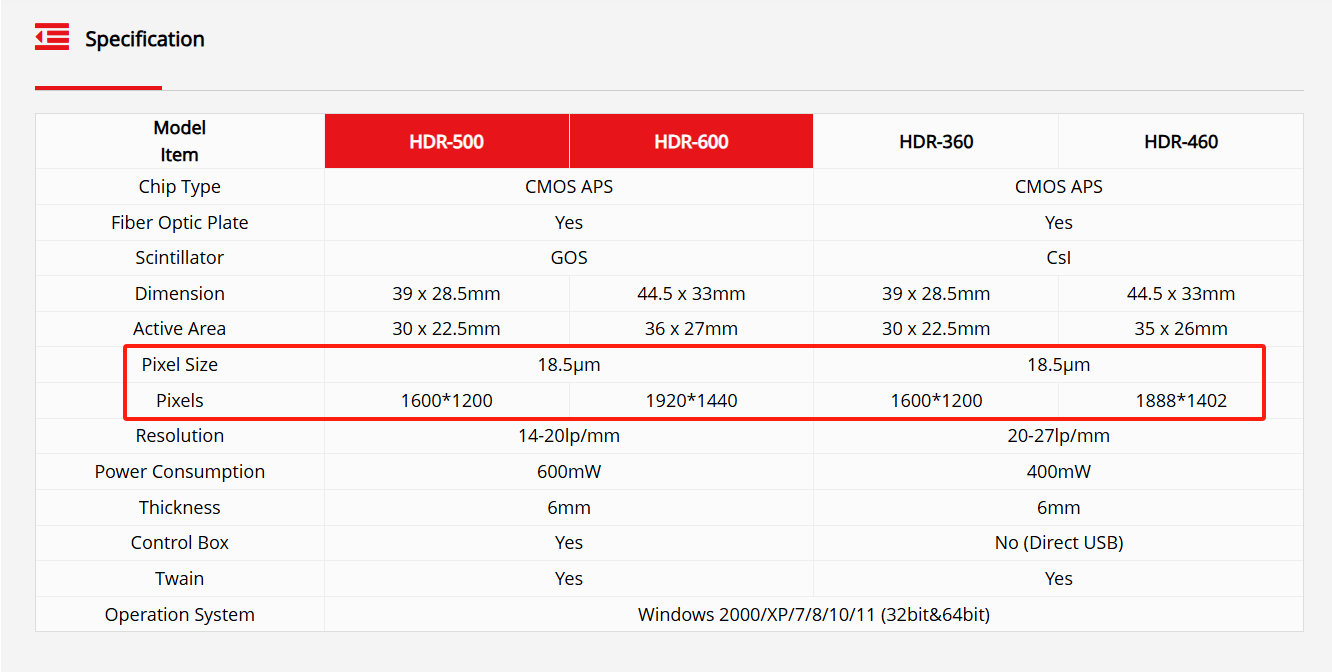
ONossos sensores são projetados para atingir esse equilíbrio com precisão.Com um tamanho de pixel otimizado de18,5 μmEles oferecem alta sensibilidade e excelente resolução espacial, garantindo imagens nítidas mesmo em ambientes com radiação reduzida. Combinados com configurações de sensores personalizadas, como1600×1200,1920×1440, e1888×1402Essa arquitetura permite diagnósticos precisos em uma variedade de casos de uso clínico, sem comprometer a qualidade da imagem em baixas doses.
O que as diferenças em “nível micrométrico” realmente significam para os profissionais
É tentador descartar uma diferença de 1 a 2 micrômetros como insignificante. No entanto, em um contexto diagnóstico, esses pequenos incrementos podem definir a linha divisória entre observar uma microfissura e não a detectar. Refinamentos na escala micrométrica frequentemente se traduzem em precisão clínica significativa, especialmente no planejamento restaurador e na avaliação de canais radiculares.
A influência oculta do ruído interno e da eficiência de conversão
Mesmo com tamanho de pixel ideal, o ruído elétrico interno pode comprometer a nitidez. Conversão analógico-digital (ADC) deficiente, ruído térmico ou blindagem inadequada podem degradar a imagem final. A ficha técnica de um sensor pode não listar esses fatores, mas, na prática, eles se tornam evidentes rapidamente.
Quando o efeito de desfoque não se resume apenas à dose
Calibração inadequada, equipamentos obsoletos e outras falhas técnicas.
Assim como qualquer outro componente tecnológico, os sensores se degradam com o tempo. Desgaste natural, exposição à umidade ou ciclos repetidos de esterilização podem alterar a capacidade de resposta de um sensor. Além disso, incompatibilidades de firmware ou drivers desatualizados podem prejudicar o desempenho. A calibração de rotina é essencial para manter a nitidez consistente e eliminar o embaçamento não relacionado à dose.
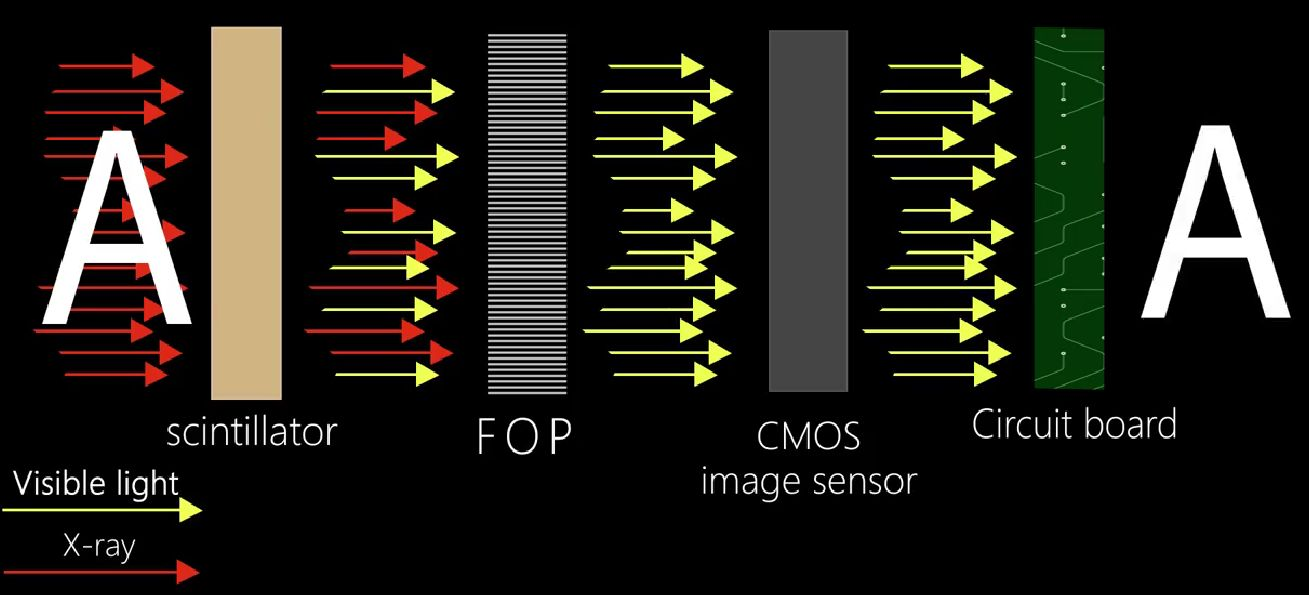
Para lidar com esses desafios de longo prazo, nossos sensores são equipados com uma placa de fibra óptica (FOP) integrada, que atua como uma barreira protetora contra a radiação residual de raios X.Ao filtrar os raios de alta energia que normalmente contribuem para o desgaste interno do sensor, o FOP não só reduz os danos relacionados à radiação, como também prolonga significativamente a vida útil do dispositivo, ajudando a manter a nitidez e a confiabilidade ao longo do tempo.
Importância da calibração regular dos sensores e das atualizações de software
A calibração alinha a resposta do sensor aos níveis de exposição do mundo real. Sem ela, mesmo um sensor bem fabricado pode apresentar desempenho inferior. Da mesma forma, o software de imagem evolui para interpretar melhor os sinais do sensor e corrigir ruídos. Negligenciar as atualizações pode significar depender de protocolos de processamento desatualizados, o que, na prática, limita as capacidades de um sensor moderno.
Erros comuns de manutenção que podem reduzir a nitidez da imagem
Lentes sujas, sensores armazenados incorretamente e cabos sem blindagem podem introduzir artefatos evitáveis. Até mesmo dobras nos cabos podem afetar a transmissão de dados, degradando sutilmente a imagem. Inspeções de rotina e protocolos básicos de higiene são essenciais para proteger a integridade do diagnóstico.
Posicionamento, Movimento e Erro Humano
O impacto do movimento do paciente na nitidez em baixas doses
Mesmo pequenas alterações durante a exposição podem desfocar detalhes finos. Em doses baixas, onde a aquisição de imagens é mais sensível à perda de sinal, a margem de erro diminui drasticamente. Pacientes pediátricos e geriátricos são particularmente propensos a movimentos, o que exige precauções extras.
Técnica do operador: como o posicionamento do sensor afeta a fidelidade da imagem
A angulação, a pressão e o posicionamento do sensor influenciam a geometria da imagem. Um sensor mal alinhado pode causar distorção, alongamento ou sombreamento — efeitos que se tornam mais pronunciados em configurações de baixa dose. A experiência técnica continua sendo uma medida fundamental para superar as limitações de baixa dose.
Dicas para minimizar as causas de desfoque relacionadas ao usuário
Utilize blocos de mordida para estabilizar o posicionamento. Ofereça palavras de apoio e instruções sobre a respiração para reduzir a movimentação do paciente. Confirme se as configurações do software correspondem ao sensor em uso. Intervenções simples como essas podem melhorar significativamente a consistência das imagens, especialmente em clínicas com grande volume de exames.
Escolher as ferramentas certas para o trabalho
O que procurar em um sensor projetado para desempenho em baixas doses.
Alta sensibilidade, arquitetura de baixo ruído e processamento de sinal robusto devem estar no topo da lista. Além das especificações, procure por exemplos de imagens reais em diferentes níveis de exposição. Os modelos avançados incorporam algoritmos inteligentes que se adaptam em tempo real às mudanças de exposição, otimizando a nitidez automaticamente.
Sensores com ampla faixa dinâmica são especialmente vantajosos.Essa capacidade permite que o sistema lide com exposições de baixa e alta dose com qualidade de imagem consistente, minimizando a necessidade de repetições e reduzindo o atrito no fluxo de trabalho clínico. Ao se adaptar a condições variáveis de disparo, esses sensores ajudam a garantir imagens de alta resolução e úteis para diagnóstico, independentemente das configurações de dose.
O amplo alcance dinâmico do sensor da Handy Medical permite obter imagens consistentemente nítidas em doses baixas e altas, ajudando as clínicas a reduzir o desperdício de filmes e aumentar a precisão diagnóstica.
Estudos de caso ou imagens de teste: como avaliar o desempenho do sensor em ambientes reais.
Antes de investir, solicite imagens de teste obtidas com configurações de dose reduzida. Compare a resolução em áreas de difícil captura — ápices, espaços interproximais ou a zona molar mandibular. Um bom sensor deve manter a fidelidade em diversos cenários, não apenas em ambientes de teste ideais.
Equilibrando a redução da dose com a confiança diagnóstica.
Quando vale a pena usar a dose padrão em vez dos modos de dose ultrabaixa
Em alguns casos, a precisão é mais importante que a prudência. Avaliações pré-cirúrgicas, diagnósticos endodônticos ou suspeitas de fraturas frequentemente justificam exames de imagem com dose padrão. Impor protocolos de dose ultrabaixa de forma indiscriminada pode comprometer o cuidado ao paciente. A estratégia de dosagem deve ser contextual, e não dogmática.
Como ajustar as configurações de dosagem aos perfis dos pacientes e cenários clínicos
Utilize a idade, a anatomia e o objetivo clínico como guias. Uma consulta de rotina em um adulto saudável pode tolerar uma dose menor; já uma criança sintomática com molares em erupção pode não tolerar. A personalização dinâmica da dose — com o auxílio de protocolos predefinidos — é cada vez mais comum na prática clínica moderna.
Educar os pacientes: Comunicando o equilíbrio entre segurança e clareza de forma profissional.
Os pacientes frequentemente associam "menos radiação" a um melhor atendimento. Os médicos precisam reformular a conversa: "Minimizamos a exposição, mas priorizamos um diagnóstico preciso". Explicações transparentes e sem jargões promovem confiança e compreensão — especialmente quando optar por exames de imagem com doses mais altas é o caminho mais seguro.
Otimizando sua prática para a próxima geração de exames de imagem.
Atualização de protocolos para melhores resultados com baixas doses
Os exames de imagem modernos exigem protocolos modernos. Audite regularmente os resultados dos exames, calibre os equipamentos e atualize as diretrizes de exposição para que correspondam às capacidades em constante evolução dos seus equipamentos. O aprimoramento contínuo garante que os pacientes se beneficiem tanto da segurança quanto da precisão.
Treinamento de pessoal e educação do paciente como vantagens estratégicas
A tecnologia só é tão boa quanto o seu operador. Invista em educação continuada e treinamento técnico para sua equipe. Uma equipe confiante e bem informada não só produz imagens melhores, como também constrói a confiança do paciente e reduz a necessidade de repetições de exames.
Investindo na Longevidade: Como Preparar Seu Fluxo de Trabalho de Diagnóstico para o Futuro
À medida que os sistemas de imagem evoluem, sua infraestrutura também deve evoluir. Escolha software escalável, hardware modular e fornecedores com planos claros de inovação. Preparar-se para o futuro não significa seguir tendências, mas sim fazer escolhas deliberadas e informadas que garantam clareza, conformidade e excelência clínica.
Data da publicação: 09/05/2025